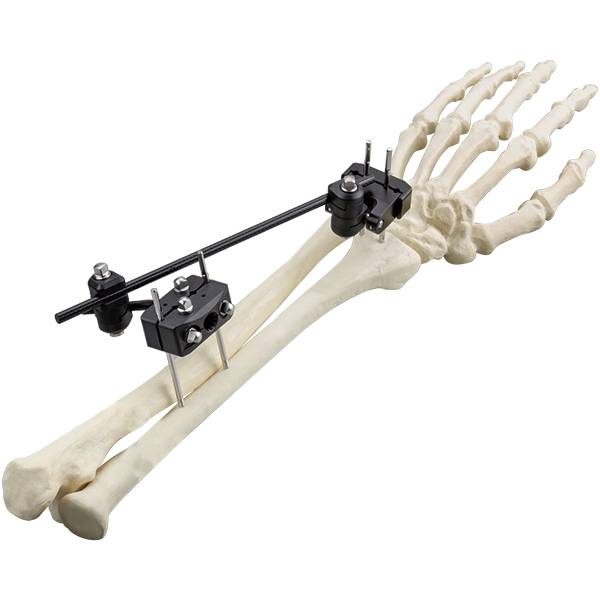
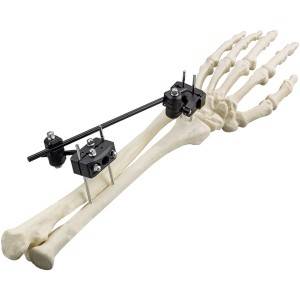
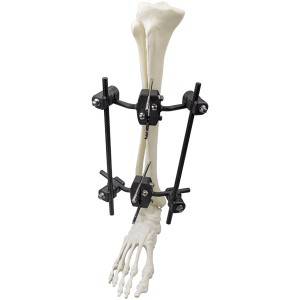
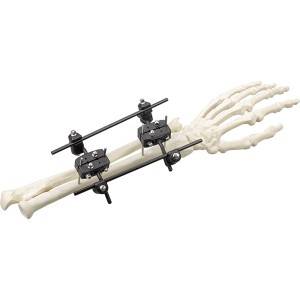
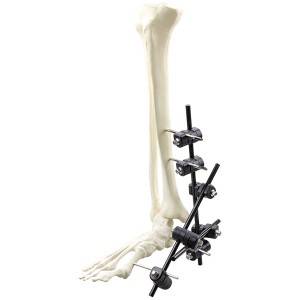
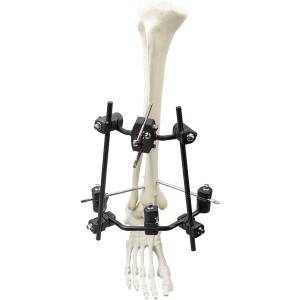
Χαρακτηριστικά:
1. Ο μηχανισμός ασφάλισης καθοδήγησης σπειρώματος αποτρέπει την εμφάνιση απόσυρσης της βίδας.
2. Ο σχεδιασμός χαμηλού προφίλ βοηθά στη μείωση του ερεθισμού των μαλακών ιστών.
3. Η πλάκα ασφάλισης είναι κατασκευασμένη από ιατρικό τιτάνιο βαθμού 3.
4. Οι αντίστοιχες βίδες είναι κατασκευασμένες από ιατρικό τιτάνιο βαθμού 5.
5. Να κάνετε μαγνητική τομογραφία και αξονική τομογραφία.
6. Επιφάνεια που υποβάλλεται σε ανοδική οξείδωση.
7. Διατίθενται διάφορες προδιαγραφές.
Sπροδιαγραφή:
Πρόθεση και πλάκα ασφάλισης μηριαίου οστού αναθεώρησης

| Αριθμός στοιχείου | Προδιαγραφή (mm) | |
| 10.06.22.02003000 | 2 τρύπες | 125 χιλιοστά |
| 10.06.22.11103000 | 11 Τρύπες, Αριστερά | 270 χιλιοστά |
| 10.06.22.11203000 | 11 Τρύπες, Δεξιά | 270 χιλιοστά |
| 10.06.22.15103000 | 15 Τρύπες, Αριστερά | 338 χιλιοστά |
| 10.06.22.15203000 | 15 Τρύπες, Δεξιά | 338 χιλιοστά |
| 10.06.22.17103000 | 17 Τρύπες, Αριστερά | 372 χιλιοστά |
| 10.06.22.17203000 | 17 Τρύπες, Δεξιά | 372 χιλιοστά |
Βίδα ασφάλισης Φ5.0mm(Μετάδοση κίνησης Torx)

| Αριθμός στοιχείου | Προδιαγραφή (mm) |
| 10.06.0350.010113 | Φ5.0*10mm |
| 10.06.0350.012113 | Φ5.0*12mm |
| 10.06.0350.014113 | Φ5.0*14mm |
| 10.06.0350.016113 | Φ5.0*16mm |
| 10.06.0350.018113 | Φ5.0*18mm |
| 10.06.0350.020113 | Φ5.0*20mm |
| 10.06.0350.022113 | Φ5.0*22mm |
| 10.06.0350.024113 | Φ5.0*24mm |
| 10.06.0350.026113 | Φ5.0*26mm |
| 10.06.0350.028113 | Φ5.0*28mm |
| 10.06.0350.030113 | Φ5.0*30mm |
| 10.06.0350.032113 | Φ5.0*32mm |
| 10.06.0350.034113 | Φ5.0*34mm |
| 10.06.0350.036113 | Φ5.0*36mm |
| 10.06.0350.038113 | Φ5.0*38mm |
| 10.06.0350.040113 | Φ5.0*40mm |
| 10.06.0350.042113 | Φ5.0*42mm |
| 10.06.0350.044113 | Φ5.0*44mm |
| 10.06.0350.046113 | Φ5.0*46mm |
| 10.06.0350.048113 | Φ5.0*48mm |
| 10.06.0350.050113 | Φ5.0*50mm |
| 10.06.0350.055113 | Φ5.0*55mm |
| 10.06.0350.060113 | Φ5.0*60mm |
| 10.06.0350.065113 | Φ5.0*65mm |
| 10.06.0350.070113 | Φ5.0*70mm |
| 10.06.0350.075113 | Φ5.0*75mm |
| 10.06.0350.080113 | Φ5.0*80mm |
| 10.06.0350.085113 | Φ5.0*85mm |
| 10.06.0350.090113 | Φ5.0*90mm |
| 10.06.0350.095113 | Φ5.0*95mm |
| 10.06.0350.100113 | Φ5.0*100mm |
Βίδα φλοιού Φ4.5 (Εξάγωνη κίνηση)

| Αριθμός στοιχείου | Προδιαγραφή (mm) |
| 11.12.0345.020113 | Φ4.5*20mm |
| 11.12.0345.022113 | Φ4.5*22mm |
| 11.12.0345.024113 | Φ4.5*24mm |
| 11.12.0345.026113 | Φ4.5*26mm |
| 11.12.0345.028113 | Φ4.5*28mm |
| 11.12.0345.030113 | Φ4.5*30mm |
| 11.12.0345.032113 | Φ4.5*32mm |
| 11.12.0345.034113 | Φ4.5*34mm |
| 11.12.0345.036113 | Φ4.5*36mm |
| 11.12.0345.038113 | Φ4.5*38mm |
| 11.12.0345.040113 | Φ4.5*40mm |
| 11.12.0345.042113 | Φ4.5*42mm |
| 11.12.0345.044113 | Φ4.5*44mm |
| 11.12.0345.046113 | Φ4.5*46mm |
| 11.12.0345.048113 | Φ4.5*48mm |
| 11.12.0345.050113 | Φ4.5*50mm |
| 11.12.0345.052113 | Φ4.5*52mm |
| 11.12.0345.054113 | Φ4.5*54mm |
| 11.12.0345.056113 | Φ4.5*56mm |
| 11.12.0345.058113 | Φ4.5*58mm |
| 11.12.0345.060113 | Φ4.5*60mm |
| 11.12.0345.065113 | Φ4.5*65mm |
| 11.12.0345.070113 | Φ4.5*70mm |
| 11.12.0345.075113 | Φ4.5*75mm |
| 11.12.0345.080113 | Φ4.5*80mm |
| 11.12.0345.085113 | Φ4.5*85mm |
| 11.12.0345.090113 | Φ4.5*90mm |
| 11.12.0345.095113 | Φ4.5*95mm |
| 11.12.0345.100113 | Φ4.5*100mm |
| 11.12.0345.105113 | Φ4.5*105mm |
| 11.12.0345.110113 | Φ4.5*110mm |
| 11.12.0345.115113 | Φ4.5*115mm |
| 11.12.0345.120113 | Φ4.5*120mm |
Τα κατάγματα του περιφερικού άκρου της κερκίδας (DRFs) εμφανίζονται σε απόσταση 3 cm από το περιφερικό τμήμα της κερκίδας και αποτελούν το πιο συχνό κάταγμα στα άνω άκρα μεταξύ ηλικιωμένων γυναικών και νεαρών ενήλικων ανδρών. Μελέτες ανέφεραν ότι τα DRFs ευθύνονται για το 17% όλων των καταγμάτων και το 75% των καταγμάτων του αντιβραχίου.
Ικανοποιητικά αποτελέσματα δεν μπορούν να επιτευχθούν με χειρουργικές επεμβάσεις ανάταξης και στερέωση με γύψο. Αυτά τα κατάγματα μπορούν εύκολα να μετατοπιστούν σε θέση μετά από συντηρητική αντιμετώπιση και επιπλοκές, όπως τραυματική αστάθεια των οστών και των αρθρώσεων του καρπού, μπορεί να εμφανιστούν σε προχωρημένο στάδιο. Πραγματοποιούνται χειρουργικές επεμβάσεις για την αντιμετώπιση καταγμάτων του περιφερικού άκρου της κερκίδας, έτσι ώστε οι ασθενείς να μπορούν να εκτελούν επαρκή αριθμό ανώδυνων ασκήσεων για την αποκατάσταση της φυσιολογικής δραστηριότητας, ελαχιστοποιώντας παράλληλα τον κίνδυνο εκφυλιστικής αλλαγής ή αναπηρίας.
Η διαχείριση των DRF σε ασθενείς ηλικίας 60 ετών και άνω πραγματοποιείται χρησιμοποιώντας τις ακόλουθες πέντε συνήθεις τεχνικές: σύστημα πλάκας κλειδώματος παλαμών, μη γεφυρωτική εξωτερική οστεοσύνθεση, γεφυρωτική εξωτερική οστεοσύνθεση, διαδερμική οστεοσύνθεση με σύρμα Kirschner και οστεοσύνθεση με γύψο.
Οι ασθενείς που υποβάλλονται σε χειρουργική επέμβαση DRF με ανοιχτή ανάταξη και εσωτερική οστεοσύνθεση διατρέχουν υψηλότερο κίνδυνο μόλυνσης τραύματος και τενοντίτιδας.
Οι εξωτερικές συσκευές οστεοσύνθεσης χωρίζονται στους ακόλουθους δύο τύπους: διαρθρωτικές και μη γεφυρωτικές. Μια διαρθρωτική εξωτερική συσκευή οστεοσύνθεσης περιορίζει την ελεύθερη κίνηση του καρπού λόγω της δικής της διαμόρφωσης. Οι μη γεφυρωτικές εξωτερικές συσκευές οστεοσύνθεσης χρησιμοποιούνται ευρέως επειδή επιτρέπουν περιορισμένη δραστηριότητα στις αρθρώσεις. Τέτοιες συσκευές μπορούν να διευκολύνουν τη μείωση του κατάγματος στερεώνοντας απευθείας τα θραύσματα του κατάγματος. Επιτρέπουν την εύκολη διαχείριση τραυματισμών μαλακών ιστών και δεν περιορίζουν τη φυσική κίνηση του καρπού κατά τη διάρκεια της περιόδου θεραπείας. Επομένως, οι μη γεφυρωτικές εξωτερικές συσκευές οστεοσύνθεσης συνιστώνται ευρέως για τη θεραπεία DRF. Τις τελευταίες δεκαετίες, η χρήση παραδοσιακών εξωτερικών συσκευών οστεοσύνθεσης (κράματα τιτανίου) έχει κερδίσει δημοτικότητα, λόγω της εξαιρετικής βιοσυμβατότητάς τους, της υψηλής μηχανικής αντοχής και της αντοχής στη διάβρωση. Ωστόσο, οι παραδοσιακές εξωτερικές συσκευές οστεοσύνθεσης που είναι κατασκευασμένες από μέταλλο ή τιτάνιο μπορεί να προκαλέσουν σοβαρά σφάλματα στις αξονικές τομογραφίες (CT), γεγονός που έχει οδηγήσει τους ερευνητές να αναζητούν νέα υλικά για εξωτερικές συσκευές οστεοσύνθεσης.
Η εσωτερική οστεοσύνθεση με βάση την πολυαιθεροαιθεροκετόνη (PEEK) έχει μελετηθεί και εφαρμοστεί για περισσότερα από 10 χρόνια. Η συσκευή PEEK έχει τα ακόλουθα πλεονεκτήματα σε σχέση με τα υλικά που χρησιμοποιούνται για την παραδοσιακή ορθοπεδική οστεοσύνθεση: καμία αλλεργία σε μέταλλα, ακτινοσκιερότητα, χαμηλή παρεμβολή με μαγνητική τομογραφία (MRI), ευκολότερη αφαίρεση εμφυτεύματος, αποφυγή του φαινομένου της «ψυχρής συγκόλλησης» και καλύτερες μηχανικές ιδιότητες. Για παράδειγμα, έχει καλή αντοχή σε εφελκυσμό, αντοχή σε κάμψη και αντοχή σε κρούση.
Ορισμένες μελέτες έχουν δείξει ότι οι συσκευές στερέωσης PEEK έχουν καλύτερη αντοχή, σκληρότητα και ακαμψία από τις μεταλλικές συσκευές στερέωσης και έχουν καλύτερη αντοχή στην κόπωση13. Αν και το μέτρο ελαστικότητας του υλικού PEEK είναι 3,0–4,0 GPa, μπορεί να ενισχυθεί με ίνες άνθρακα και το μέτρο ελαστικότητάς του μπορεί να είναι κοντά σε αυτό του φλοιώδους οστού (18 GPa) ή να φτάσει την τιμή του κράματος τιτανίου (110 GPa) αλλάζοντας το μήκος και την κατεύθυνση των ινών άνθρακα. Επομένως, οι μηχανικές ιδιότητες του PEEK είναι κοντά σε αυτές του οστού. Σήμερα, η εξωτερική συσκευή στερέωσης με βάση το PEEK έχει σχεδιαστεί και εφαρμοστεί στην κλινική πράξη.
-
Εξωτερική στερέωση σειράς Φ8.0 – T...
-
Εξωτερική στερέωση σειράς Φ8.0 – H...
-
Εξωτερική στερέωση σειράς Φ5.0 – R...
-
Εξωτερική στερέωση σειράς Φ8.0 – F...
-
Εξωτερική στερέωση σειράς Φ8.0 – A...
-
Εξωτερική στερέωση σειράς Φ8.0 – D...